MEDICAL TREATMENT CONTENTS
白内障手術
白内障は、眼の中の水晶体(カメラのレンズの役割をしているところ)が老化や他の様々な要因で濁ってくる眼の病気のひとつです。白内障は点眼や内服など薬では治りませんので、治すためには手術が必要です。手術はその濁った水晶体を摘出し、代わりに人工の眼内レンズを挿入します。
昨今の白内障の手術は、多くの眼科医たちの努力や眼内レンズの進化により、ただ病気を治すだけでなく、よりハイクオリティな、「いかに見えるようにしたいか」を選択する手術に変化しており、局所麻酔によりほとんど痛みを感じることはなく、以前より格段に目への負担が少なく、安全性も高まっています。
ただし、当たり前のことですが、皆さまの顔や体形が一人一人違うように、眼も個人によって形や眼の強度も違いますし、術後に求める見え方も人によって違います。 安全でハイクオリティな手術を提供するためには、その個々の眼のバリエーションに的確に対処する必要があります。
術前の詳細な検査、その検査に対する的確な判断、患者様の生活スタイルやご希望などに即した眼内レンズの選択、手術施設、器具の的確な管理、麻酔科医による術中の有事の際の全身管理、そして熟練した術者、術後の管理指導ができる看護師や医師、これらのどれもが不可欠です。
当院では、そのどれも自信をもって提供できるように、万全の準備の上、手術に臨む所存です。
患者様のなかには、友人や身内の方が白内障の手術をしたが、あまりよく見えるようにならなかった、または、他の友人は手術をしてよく見えるようになり世界が変わったと聞いた、など他の方から聞いたことを自分にも当てはめる方が少なからずいらっしゃいます。術後の状態は上述したような、様々な要因の結果であり、単純に比較できるものではありませんので、他の方のお話は参考程度にお聞きになることをお勧めします。
昨今の白内障の手術は、多くの眼科医たちの努力や眼内レンズの進化により、ただ病気を治すだけでなく、よりハイクオリティな、「いかに見えるようにしたいか」を選択する手術に変化しており、局所麻酔によりほとんど痛みを感じることはなく、以前より格段に目への負担が少なく、安全性も高まっています。
ただし、当たり前のことですが、皆さまの顔や体形が一人一人違うように、眼も個人によって形や眼の強度も違いますし、術後に求める見え方も人によって違います。 安全でハイクオリティな手術を提供するためには、その個々の眼のバリエーションに的確に対処する必要があります。
術前の詳細な検査、その検査に対する的確な判断、患者様の生活スタイルやご希望などに即した眼内レンズの選択、手術施設、器具の的確な管理、麻酔科医による術中の有事の際の全身管理、そして熟練した術者、術後の管理指導ができる看護師や医師、これらのどれもが不可欠です。
当院では、そのどれも自信をもって提供できるように、万全の準備の上、手術に臨む所存です。
患者様のなかには、友人や身内の方が白内障の手術をしたが、あまりよく見えるようにならなかった、または、他の友人は手術をしてよく見えるようになり世界が変わったと聞いた、など他の方から聞いたことを自分にも当てはめる方が少なからずいらっしゃいます。術後の状態は上述したような、様々な要因の結果であり、単純に比較できるものではありませんので、他の方のお話は参考程度にお聞きになることをお勧めします。

【 白内障とは 】
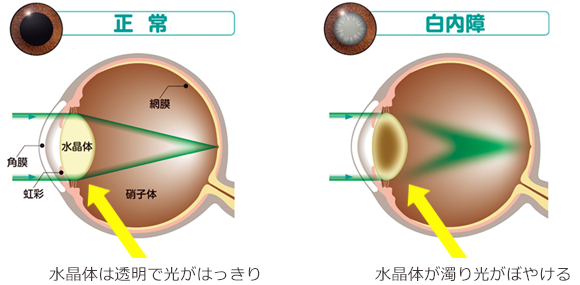
●水晶体
水晶体は、カメラのレンズの役割をする組織で、網膜は、カメラのフィルムの役割をする組織です。正常な眼の水晶体は、ほぼ透明で光を十分に通しています。白内障患者さんの眼は水晶体が濁って、光が十分に通らなくなっています。この様に、レンズの役割をする、水晶体が濁った状態になっているのが、白内障です。 ●原因
原因はほとんどが老化によるものですが、他に、外傷、アトピー性皮膚炎、糖尿病などの病気、ステロイドの長期内服などの薬剤によるものなど、さまざまな原因があります。また紫外線をよく浴びる、喫煙なども白内障の原因になります。●症状
症状は視力低下、かすみ、眩しく感じる、二重に見える、近視の進行など、これらの全部、または一部の症状がでます。●治療
治療は、手術により、濁った水晶体を取り除き、透明な人工の眼内レンズを入れます。少しでも進行を遅らせましょう、という点眼薬はありますが、それで濁った水晶体を透明にすることはできません。●手術のタイミング
手術のタイミングは、患者様が上記のような症状で日常生活に支障がでるようになったときです。また、少しずつ進行するために、あまりご本人に自覚症状がない場合は、その方の年齢や、進行具合をみて、手術をお勧めすることもあります。
【 白内障手術について 】
白内障手術とは
白内障がかなり進行している方や、麻酔が効かずに痛みの強い方には、テノン嚢下麻酔という白目に注射する麻酔を行う事も有ります。
点眼麻酔をしているため、テノン嚢下麻酔自体もほとんど痛みはありません。
手術中は、両目を軽く開け、まばたきはしていただいてかまいません。
傷口が、開かないように、眼圧を調整します。通常、手術は10分程度で終わります。
抗菌剤、抗炎症剤を点眼し、30分ほどお休みいただき、保護メガネをかけてお帰りいただきます。
1.目薬による局所麻酔をします
点眼麻酔で、痛みを取り除きます。触っている感じや、押されるような感じはありますが、痛みはありません。白内障がかなり進行している方や、麻酔が効かずに痛みの強い方には、テノン嚢下麻酔という白目に注射する麻酔を行う事も有ります。
点眼麻酔をしているため、テノン嚢下麻酔自体もほとんど痛みはありません。
2.開瞼器をつけます
目の周囲及び眼球を消毒します。そして、まぶたを開瞼器という目を開く器械で拡げます。手術中は、両目を軽く開け、まばたきはしていただいてかまいません。
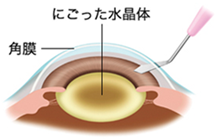
3.角膜から前嚢を切開します
黒目と白目の境目を小さく切開し、そこから水晶体を包んでいる水晶体嚢を切開します。
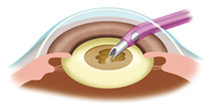
4.濁った水晶体を吸い出します
超音波で濁った水晶体を、細かくくだいて吸い出します。
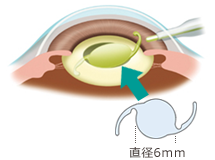
5.眼内レンズを挿入します
水晶体があった部分に、人口水晶体の眼内レンズを挿入します。傷口が、開かないように、眼圧を調整します。通常、手術は10分程度で終わります。
抗菌剤、抗炎症剤を点眼し、30分ほどお休みいただき、保護メガネをかけてお帰りいただきます。

起こりうる合併症
感染予防のために、術前術後の点眼が大切です。眼内炎になった場合は、薬物治療、場合によっては手術が必要になります。炎症が強い場合は視力障害が残ることがあります。
●感染(術後眼内炎)
眼内に細菌が入って増殖して炎症を起こした状態です。以前より水晶体の濁りをとるための傷の大きさが小さくなり、眼内炎が起こる確率は非常に低くなっています。(頻度は約.005%)感染予防のために、術前術後の点眼が大切です。眼内炎になった場合は、薬物治療、場合によっては手術が必要になります。炎症が強い場合は視力障害が残ることがあります。
●駆逐性出血(脈絡膜出血)
手術中に眼内に突然大量の出血が生じる事で、この場合創を速やかに閉鎖させ手術を終了します。極端に視力が下がる事があります。現在の小切開白内障手術では、眼内炎と同じく、発生頻度は非常に低い(0.03~0.06%)ですが、最も重い合併症の一つです。コントロール不良な高血圧や糖尿病がある方、過去に眼手術をしたことがある方は通常よりも起こす確率が高くなることがあります。●眼内レンズを挿入できない
水晶体を支える組織が弱く、水晶体をすべて取り除けない場合や、眼内レンズを挿入するだけではなく、眼球に固定する手術が必要になる場合があります。ほとんどの場合は同日にすべての手術を終えますが、後日追加手術をすることがあります。●術後の度数ずれ
術前に決めた焦点の合う距離にずれが生じることがあります。元々、近視や遠視が強い方、レーシック後の方は術後の度数ずれが起こりやすい傾向があります。近年、測定機器の性能が向上しており、ずれることはかなり減少していますが、まれにずれが大きくなる場合があり、その際は相談のうえ、後日眼内レンズの入れ替え手術を検討することがあります。
※基本的には、ほとんどの合併症がまれなものですが、万が一起こった場合最善の方法で対処させて頂きます。
その他、術後に起こり得ること●結膜下出血
結膜(白目)の細い血管が切れて、内出血を起こすことがあります。見た目以外は心配のないものです。点眼麻酔のみの場合はほとんど起こりませんが、テノン嚢下麻酔をしたときに起こりやすくなります。打ち身で皮膚が紫色になるのと同じで、時間の経過とともに吸収されて無くなります。●後発白内障
水晶体を包んでいる薄い膜(水晶体嚢)の後ろ側の部分(後嚢)が術後数か月から数年で濁ってくることがあり、これを後発白内障といいます。起こる頻度は10~30%で、症状は白内障と同じように、視力低下、かすむなどです。後発白内障は、外来でレーザーで治療可能です。特に痛みもなく、数分で終わります。術後の生活制限などもありません。通常、再発することはないですが、まれに再発する場合があり、その場合は再度レーザーで治療します。
【 麻酔科医による全身管理 】
当院では、術中の患者様の全身状態を管理するために、術中は麻酔科医が常駐します。
【 眼内レンズの種類 】
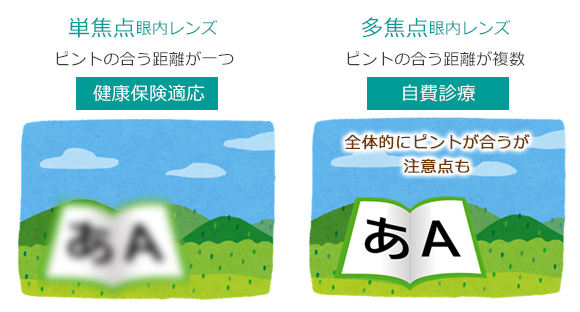
眼内レンズは単焦点レンズと多焦点レンズの2種類があります。
患者様の眼の状態や、生活スタイルに沿って適切な眼内レンズをお選びいただくように、どの眼内レンズが適しているかを、術前にしっかりと検査、ご相談して決めていきます。
●単焦点レンズ(保険適応)
近くか遠くのどちらかにピントを合わせてレンズを入れる代わりに眼鏡が必要になります。
長所は、ピントが合う範囲がくっきり見える事と、健康保険が適応できる事です。●多焦点レンズ(自費診療)
遠方と近方に焦点が合うレンズですので、日常生活で眼鏡をかける頻度を大きく減らすことが可能です。しかし、単焦点レンズより、若干像がぼやける、光がにじむといった現象が起きることがあります。また、見え方に慣れるのに時間がかかることがあります。そのため、見え方に慣れる機能が衰えている、ご高齢の方には向かないことがあります。白内障以外の眼の病気がある場合は基本的に適応になりません。●乱視用レンズ
乱視を矯正することのできる眼内レンズで、角膜乱視が強い眼に使用します。単焦点、多焦点レンズ、それぞれに乱視矯正用のレンズがございます。すべての乱視が適応となるわけではないため、手術前のデータにより判断します。●遠中2焦点レンズ(レンティスコンフォート)(保険適応)
遠方と中間距離(60-100㎝くらい)にピントを合わせているレンズです。近方(約30センチ)を見るときには近用眼鏡が必要となります。多焦点レンズの欠点である、ハロー(明かりの周りに光の環ができる)グレア(光が花火のように見える) などが少ないですが、単焦点レンズより、若干像がぼやける、光がにじむといった現象が起きることがあります。
乱視の強い方・瞳孔の小さい方・眼に病気のある方・レーシック手術などを受けている方には適応にならない場合がございますので、医師とよくご相談ください。患者様の眼の状態や、生活スタイルに沿って適切な眼内レンズをお選びいただくように、どの眼内レンズが適しているかを、術前にしっかりと検査、ご相談して決めていきます。
【 費用の目安 】
| 保険適応 | 単焦点レンズ | 3割負担の方で約60,000円 | |
|---|---|---|---|
| レンティスコンフォート | 3割負担の方で約60,000円 | ||
| 自費診療 | 多焦点レンズ | 2焦点レンズ | 450,000円(税別) |
| 2焦点レンズ乱視用 | 460,000円(税別) | ||
| 3焦点レンズ | 500,000円(税別) | ||
| 3焦点レンズ乱視用 | 520,000円(税別) | ||
※およその標準的な費用です。手術中の状況により多少違いが出てくる場合がございます。ご了承ください。
※費用には術後に使用していただく保護メガネ代や、手術中に使用する薬品代なども含まれております。
※保険診療の手術代金は、当日現金でお支払いお願いいたします。
※多焦点レンズの自費診療の費用には術前検査料1万円(税別)は費用に含まれておりません。術後3か月間の検査料は費用に含まれております。
※多焦点レンズの自費診療のお支払いは、手術のお申し込みの日から1週間以内に10万円(税別)、残りの代金は、手術当日までにお支払い願います。
いずれも、銀行振込かクレジットカードでのお支払いになります。
ご利用可能なクレジットカード会社

※多焦点レンズの手術のキャンセル料は手術の1週間前から申込金10万円(税別)をお支払いいただきます。
※生命保険に加入しておられるかたは、手術給付金・入院給付金の支払いを受けることができる場合があります。詳しくは、ご契約の生命保険会社にご確認ください。
※高額療養費制度を利用される皆さまへ(厚生労働省保険局 PDF)